Ο μαιευτήρας-γυναικολόγος Ελευθέριος Αναστασάκης
Μαιευτήρας Χειρουργός Γυναικολόγος MD,MSc,PhD,DFFP
Καλωσήρθες στο διαδικτυακό ιατρείο του δρα. Αναστασάκη!
Ο μαιευτήρας–γυναικολόγος Ελευθέριος Αναστασάκης είναι ένας εξαιρετικά έμπειρος γυναικολόγος, διδάκτωρ του Πανεπιστημίου Αθηνών, με εξειδίκευση στον προγεννητικό έλεγχο, την εμβρυομητρική ιατρική και την υποβοηθούμενη αναπαραγωγή.
Μέσα από αδιάκοπη εκπαίδευση και ενημέρωση, γύρω από όλες τις νέες τεχνολογίες, επιτυγχάνει σε πολλές περιπτώσεις, την αποφυγή χειρουργικών επεμβάσεων και την εφαρμογή των λιγότερο επώδυνων μεθόδων θεραπείας.
Ο μαιευτήρας Ελευθέριος Αναστασάκης θα ασχοληθεί μαζί σου προσωπικά, από την πρώτη κιόλας επίσκεψη, με την θετική Β χοριακή. Παράλληλα, σε συνεννόηση μαζί σου, θα καθορίσει την διατροφή που θα πρέπει να ακολουθείς κατά την κύηση.
Ο ιατρός θα πραγματοποιήσει ο ίδιος στο ιατρείο την εξέταση της αυχενικής διαφάνειας, καθώς έχει πιστοποιηθεί από το Fetal Medicine Foundation για να πραγματοποιεί την εξέταση αυτή.
Επιπλέον, θα πραγματοποιήσει, στον κατάλληλο χρόνο, την υπερηχογραφική εξέταση β επιπέδου. Στο 3ο τρίμηνο της κύησης, θα διενεργήσει την εξέταση Doppler.
Ο Δρ. Αναστασάκης, υπόσχεται να σε συντροφεύσει σε ένα φυσιολογικό τοκετό, χωρίς ράμματα, ακόμα και εάν έχεις ήδη γεννήσει με καισαρική τομή (VBAC).
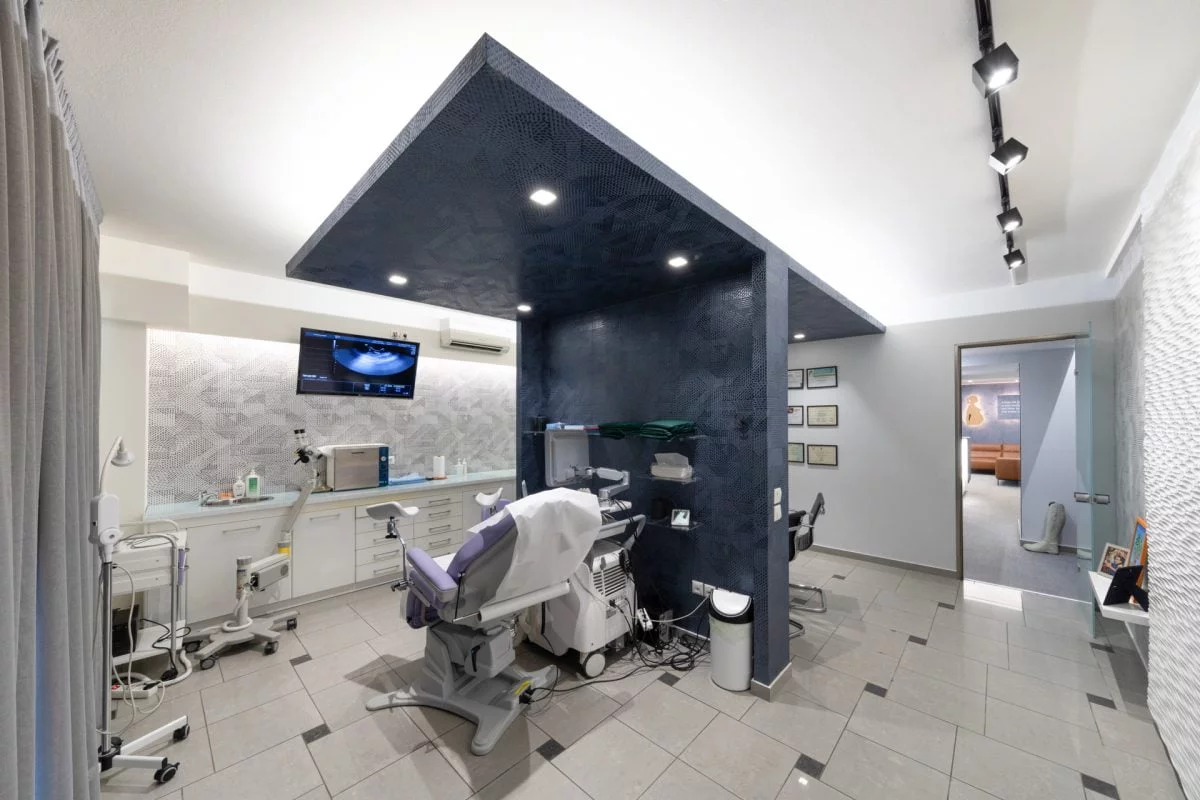
Τα άρτια εξοπλισμένα ιατρεία, παρέχουν την δυνατότητα άμεσης διάγνωσης και αντιμετώπισης των γυναικολογικών προβλημάτων, αλλά και της στενής και ενδελεχούς παρακολούθησης σε όλη την διάρκεια της εγκυμοσύνης.
Όλα τα ιατρεία μας διαθέτουν σύγχρονο ιατρικό εξοπλισμό τελευταίας τεχνολογίας, όπως υπερηχογράφο GE E6 2014 & GE S8 Voluson, κολποσκόπια υψηλής ανάλυσης HD καθώς και τελευταίας γενιάς καρδιοτοκογράφο (NST).
Τα ιατρεία μας παρέχουν ένα ζεστό και ήσυχο περιβάλλον, σύγχρονο εξοπλισμό υψηλής ποιότητας και εξειδικευμένο προσωπικό.
Τα ιατρεία μας παρέχουν ένα ζεστό και ήσυχο περιβάλλον, σύγχρονο εξοπλισμό υψηλής ποιότητας και εξειδικευμένο προσωπικό.


Νέα & άρθρα από τον Γιατρό
Εγκυμοσύνη
Ο φυσιολογικός τοκετός είναι η τελική στάση στο ταξίδι της εγκυμοσύνης και μια όμορφη στιγμή, που θα σου δώσει επιτέλους την ευκαιρία να κρατήσεις στα χέρια και να γνωρίσεις το μωράκι σου.
Ο τοκετός χωρίς ράμματα, στη σύγχρονη μαιευτική είναι μια πραγματικότητα.Όλοι οι επίσημοι οργανισμοί συνιστούν την μή διενέργεια περινεοτομίας.
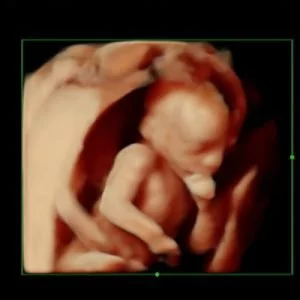
Ο προγεννητικός έλεγχος αποτελείται από το σύνολο των εξετάσεων που γίνονται κατά την διάρκεια της κύησης για να εντοπίσει γενετικές παθήσεις και να εξασφαλίσει την καλή υγεία του εμβρύου
Ποια είναι τα στάδια τοκετού και η φυσική αλληλουχία που καθοδηγεί το ίδιο το σώμα. Ακολουθήστε μας στο υπέροχο αυτό ταξίδι.
Προγεννητικός Έλεγχος – Τι πρέπει να γνωρίζεις
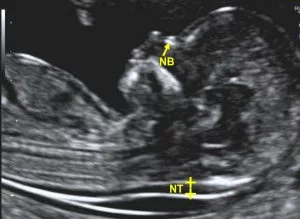
Η αυχενική διαφάνεια αποτελεί τον θεμέλιο λίθο της προγεννητικής διάγνωσης.
Στο ιατρείο μας η εξέταση γίνεται με τα πρότυπα του καθηγητή Νικολαΐδη, καθώς ο γιατρός Ε.Αναστασάκης έχει εκπαιδευτεί και πιστοποιηθεί για αυτήν την εξέταση.
Η πιο συνηθισμένη διαγνωστική προγεννητική επέμβαση στην εμβρυομητρική ιατρική.
ο Γιατρός Ε.Αναστασάκης έχει ειδική εκπαίδευση στο απο το Royal Free Hospital στο Λονδίνο (D.Economides) αλλά και απο την Ελλάδα απο τον καθηγητή Αντσακλή στη διενέργεια Αμνιοπαρακέντησης και λήψη τροφοβλάστης
Που μας βοηθούν τα υπερηχογραφήματα ;
3D Υπερηχογράφημα
Ημερολόγιο Εγκυμοσύνης
Γυναικολογία
ΤΕΣΤ ΠΑΠ
Η ΠΡΟΛΗΨΗ ΤΟΥ ΚΑΡΚΙΝΟΥ ΤΟΥ ΤΡΑΧΗΛΟΥ
Ο καρκίνος του τραχήλου της μήτρας είναι ένας από τους συχνότερους γυναικολογικούς καρκίνους και αποτελεί τη δεύτερη κατά σειρά αιτία θανάτου σε παγκόσμια κλίμακα μετά τον καρκίνο του μαστού.
ΚΟΝΔΥΛΩΜΑΤΑ
ΜΕΤΑΔΟΣΗ & ΘΕΡΑΠΕΙΑ
Τα κονδυλώματα δεν κάνουν διακρίσεις και παρουσιάζονται και στα 2 φύλα. Υπάρχουν περισσότεροι από 250 τύποι του ιού HPV, εκ των οποίων, οι 30-40 προκαλούν λοίμωξη στα γεννητικά όργανα.
Υπογονιμότητα & Εξωσωματική
Η εξωσωματική γονιμοποίηση (in vitro fertilization) είναι η θεραπεία υπογονιμότητας κατά την οποία τα ωάρια της γυναίκας γονιμοποιούνται έξω από το σώμα της, στο εργαστήριο, κάτω από ελεγχόμενες εργαστηριακές συνθήκες.
Αυτό αποτελεί το πλέον σημαντικό στάδιο στην επίτευξη εγκυμοσύνης. Η θεραπεία της υπογονιμότητας πρέπει να είναι αιτιολογική.
Ο ιατρός Ε. Αναστασάκης μετά απο ειδική εκπαιδευτική άδεια (2) δύο ετών ,εξειδικεύτηκε στις πλέον σύγχρονες θεραπείες υπογονιμότητας ,στη μονάδα εξωσωματικής γονιμοποίησης του μαιευτηρίου Έλενας Βενιζέλου, υπο τον διευθυντή κο Ν.Παπαριστείδη .
Η διερεύνηση κάθε ζευγαριού που παρουσιάζει πρόβλημα γονιμότητας, απαιτεί μεθοδικό και συστηματικό έλεγχο που πρέπει να γίνεται και να αξιολογείται από ειδικούς στον τομέα της Υποβοηθούμενης Αναπαραγωγής.
Η δωρεά ωαρίων είναι μια μέθοδος προς την οποία στρέφονται όλο και περισσότερα ζευγάρια, προκειμένου να τεκνοποιήσουν. Τα ζευγάρια αυτά είτε έχουν εξαντλήσει τις προσπάθειές τους με άλλες ιατρικές μεθόδους, είτε δεν επιτρέπεται στην γυναίκα, εξαιτίας ιατρικών αντενδείξεων, να προβεί σε γονιμοποίηση χρησιμοποιώντας τα δικά της ωάρια
Πρόκειται για μια ορμόνη που παράγεται από τον πλακούντα, όταν το γονιμοποιημένο ωάριο εμφυτευτεί στο τοίχωμα της μήτρας, δηλαδή περίπου 7ημέρες μετά από την γονιμοποίηση.
Ηλικία Και Υπογονιμότητα
Η γονιμότητα είναι ένα ζήτημα που απασχολεί τους ανθρώπους από τα βάθη των αιώνων. Η αλήθεια όμως είναι, πως η συσχέτιση γονιμότητας και ηλικίας είναι πολύ μεγαλύτερη στις γυναίκες σε σχέση με τους άνδρες.Η ηλικία αποτελεί τον πιο βασικό και καθοριστικό παράγοντα για την γονιμότητα μιας γυναίκας.
μαρτυρίες από γονείς
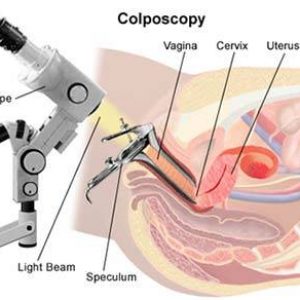
Υστεροσκόπηση – Λαπαροσκόπηση
Χειρουργικές Επεμβάσεις, καινοτόμες μέθοδοι που δίνουν λύσεις στα γυναικολογικά προβλήματα χιλιάδων γυναικών
Υστεροσκοπική Αφαίρεση Ινομυώματος
Η υστεροσκοπική αφαίρεση ινομυώματος είναι η καινοτόμος μέθοδος που αφαιρεί το ινομύωμα με απόλυτη ασφάλεια και αξιοπιστία.
Υστεροσκοπική Αφαίρεση Πολύποδα
Οι πολύποδες μήτρας, μαζί με τα ινομυώματα αποτελούν τις πιο συχνές γυναικολογικές παθήσεις.Οι πολύποδες είναι εξαρτώμενοι από τις ορμόνες.
Υστεροσκοπική Λύση Συμφύσεων
Οι συμφύσεις της μήτρας είναι ένα γυναικολογικό πρόβλημα που αντιμετωπίζουν πολλές γυναίκες και μπορεί να προκαλέσει σοβαρά προβλήματα γονιμότητας.
Λαπαροσκοπική Αφαίρεση Ινομυώματος
Τα ινομυώματα είναι καλοήθεις όγκοι που βρίσκονται κυρίως στον μυϊκό ιστό της μήτρας.Διάβασε όλα όσα χρειάζεται να γνωρίζεις για την διαδικασία και τον τρόπο αντιμετώπισης.
Λαπαροσκοπική Αφαίρεση Ενδομητρίωσης
Έχεις επίπονες περιόδους ή ανησυχητικά συμπτώματα . Μάθε για την σύγχρονη μέθοδος, που σου προσφέρει λύση στο πρόβλημα της ενδομητρίωσης με ταχύτητα ασφάλεια και αποτελεσματικότητα
Λαπαροσκοπική Αφαίρεση Κύστης Ωοθήκης
Η λαπαροσκοπική αφαίρεση κύστης της ωοθήκης είναι η χειρουργική αφαίρεση μιας κύστης από την ωοθήκη. Διαβάστε για τα συμπτώματα που μπορεί να προκαλέσουν οι κύστες στις ωοθήκες.
Φροντίζουμε για εσάς
στα γυναικολογικά ζητήματα, για οποιαδήποτε απορία και συμβουλή χρειάζεσαι.
Ό Γιατρός Ελευθέριος Αναστασάκης ανήκει σε ένα ειδικό δίκτυο επιστημόνων υγείας προσφέροντας υπηρεσίες ειδικότητας στον προγεννητικό έλεγχο, την εμβρυομητρική ιατρική, την υποβοηθούμενη αναπαραγωγή με προσέλκυση ασθενών που αναζητούν γνωμάτευση και θεραπεία από όλη την Ελλάδα και το Εξωτερικό .
Ο γιατρός εξυπηρετεί όλη την Αθήνα στα ιατρεία του στους Αμπελόκηπους και τις Αχαρνές. Καθημερινά δέχεται γυναίκες από όλη την Αττική από περιοχές όπως Ίλιον, Πετρούπολη, Πεύκη, Νέο Ηράκλειο, Καματερό, Φιλαδέλφεια , Άγιοι Ανάργυροι, Μενίδι και Βριλήσσια. Βασικό μέλημα του Ελευθέριου Αναστασάκη είναι η ελαχιστοποίηση των επεμβατικών μεθόδων.
Ιατρείο Κηφισίας
Λ.Κηφισίας 86, Αμπελόκηποι (πλησίον μετρό Πανόρμου) Βρείτε το στο χάρτη
Ιατρείο Αχαρνές
Πάρνηθος 119 & Αριστοτέλους 166, Αχαρνές Βρείτε το στο χάρτη